Találkoztam már olyan beteggel, akinek visszatérő, kétoldali fülkagyló porchártya gyulladása volt. Ez volt az egyetlen panasza, ugyanakkor nem kizárt, hogy később csak részjelenség lesz, és a betegnél valódi relapsing polychondritis fog kialakulni. Ezt egyelőre nem tudjuk, elölről-hátra vizsgáltuk, nem sikerült semmi kézzelfoghatót találni nála, sem a labor, sem a szövettan érdemben nem segített. Más szervi érintettséget sem találtunk, viszont szteroidra reagált. Már régen láttuk, remélem jól van, de pontosabb helyzetjelentést nem tudok róla mondani.
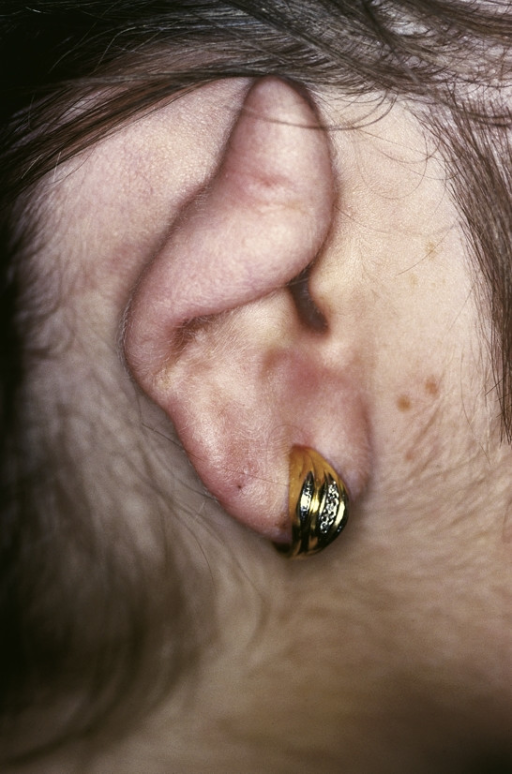
Onnan jutott eszembe ez a beteg, hogy múlt héten olvastam egy cikket ebben a témában, amiben kínai kollégák 15 beteg kapcsán szerzett tapasztalatukat osztották meg. Kíváncsi voltam, hogy ők hogyan diagnosztizálták ezt a betegséget, és hát kiderült, hogy nehezen. Legalábbis a laboreredmények náluk sem voltak konzisztensek (a szövettan sem...). Persze egyik-másik betegnél volt ilyen-olyan eltérés, de valódi típusos, vagy trendszerű dolog nem bontakozott ki, pedig elég sok mindent megnéztek. Annak ellenére, hogy a laborvizsgálat alapján erre a betegségre nem állt össze a kép, mégis elég optimistán nyilatkoztak a vérvétel szerepéről. Például ilyeneket írtak, hogy "However, inflammation parameters can be helpful: in 10 % of the cases, eosinophilia can be observed". Na ezzel egyáltalán nem értek egyet mert ha egy ritka betegségnél 10%-ban előfordul valami x eltérés, az szerintem nem helpful. Magyarul ugyanúgy ők sem tudtak -ahogy mi sem- másra hagyatkozni, mint a betegség kinézetére, lefolyására, és az orrunkra, csak sajnos ezt a mai világban, ami tele van tömve technikával, egyszerűen nem nagyon lehet leírni.
Végül a nekem tetsző jó mondatot egy tavalyi Seminars in Arthritis and Rheumatism cikkben találtam meg: "The diagnosis of RPC is typically established on clinical criteria alone, and the contribution of laboratory indings to diagnosis is limited."
Azért valaki csak ki meri mondani, megnyugtató.





 (
(