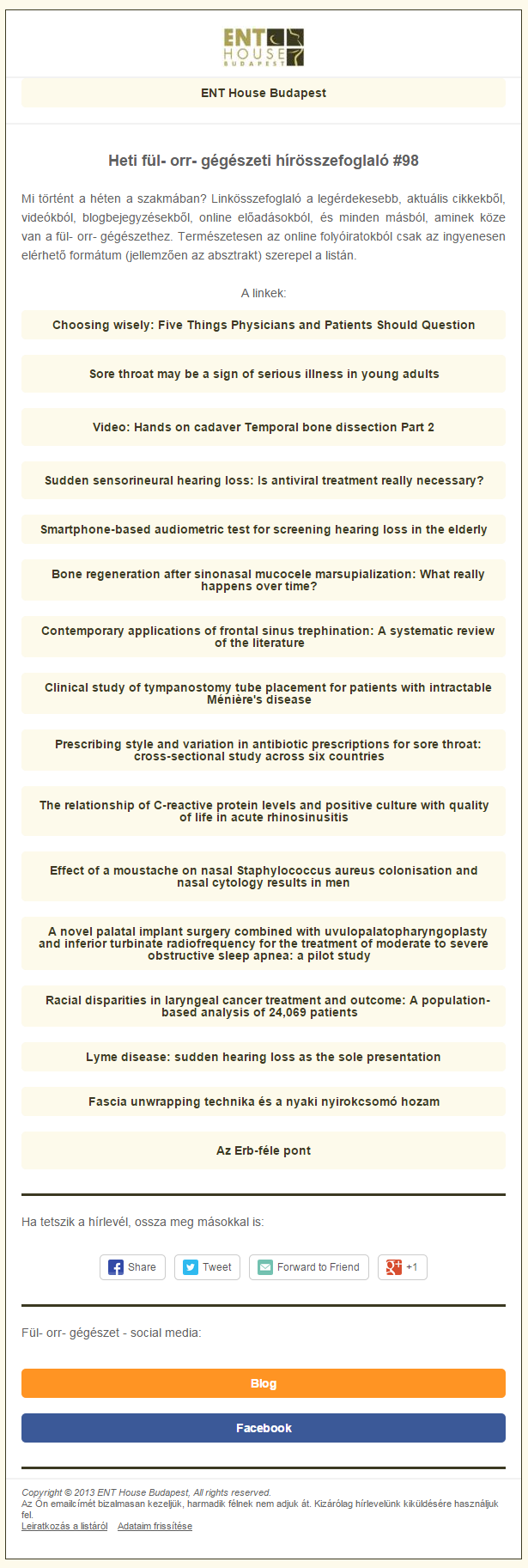
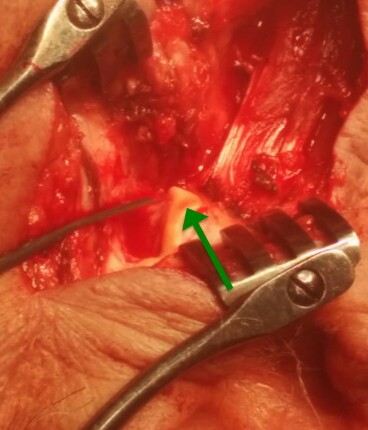
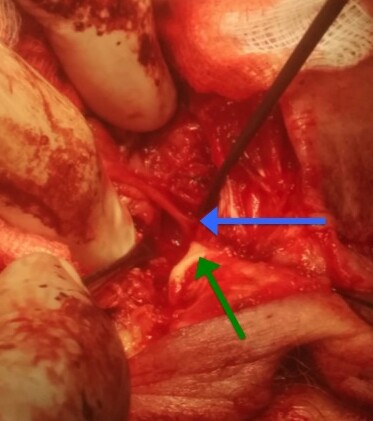
Mikor az osteoplasticus műtét lehetséges szövődményeit számba vettem, facebookon szóba került, hogy miért is kell ilyen rizikós műtétet egyáltalán csinálni. Hát azért, mert ha nem csináljuk meg, akkor előbb-utóbb a homloküreg-gyulladás fog valami ronda szövődményhez vezetni, ami főleg akkor baj, ha a koponyaűrbe megy bele a fertőzés. A homloküregből fertőzés elsősorban hematogén úton tud beterjedni a koponyán belülre, amit segítenek a Gilbert Breschet francia antómus által leírt diploica vénák, amik a koponyán kívülről visznek vénás vért a koponyüregbeli sinusokba. miközben a dura körül egy plexust képeznek. Így szeptikus embólus vagy thrombophlebitis révén kerül be kórokozó az intracraniumba. De néha, ha lassú a folyamat, magát csontfalat is elveheti, és direktben terjed be a gennyes gyulladás.
Ilyenkor azt látjuk, hogy a beteg egyre rosszabb általános állapotban van, az addig csak a homloküreg-gyulladásra jellemző panaszok (homloktáji fájdalom, orrdugulás, orrváladékozás) mellé még más egyéb tünet is párosul. Például ha addig nem volt láza, akkor az is kialakul, de a fejfájás is fokozódik, hozzá neurológiai tünetek, például aluszékonyság, irritáltság, fotofóbia, letargia, hányinger is társulnak, és/vagy az agynyomás fokozódásához kapcsolódóan szemmozgászavar, kettőslátás is jelentkezhet. Ha kifelé is szeretne törni a folyamat, akkor a homlok bőre is pirossá válik, megduzzadhat.
Intracranialis szövődményként epiduralis vagy subduralis tályog, sinus cavernosus trombózis, illetve szeptikus embóliából adódóan agytályog is kialakulhat. Ez utóbbi annyiból érdekes, hogy a panaszok átugorhatják az aspecifikus neurológiai tüneteket, és a tályog elhelyezkedésétől függően direkt góctüneteket észlelhetünk. Ugyan nem homloküreg-gyulladásból kifolyólag, hanem egy hajas fejbőri carbunculusból eredően, de már láttam erre példát. Egy fiatal lány egyszer csak afáziás lett, nem tudott beszélni, vagyis csak 1-1 szótagot tudott mondani, miközben nem volt aluszékony, talán lázas sem, hányingere sem volt, szóval semmi egyéb általános panasz.
Szóval ezek elkerülése céljából van szükség homloküreg műtétre, és akkor még az egyéb szövődményekről (orbita, külső sipoly) nem is volt szó.