Nyilvánvaló, hogy egy orvosnak a csókról nem valami romantikus emlék jut az eszébe, amiről könnybe lábadó szemmel, hüppögve beszél, hanem az egyik legfertőzőbb betegség:
Nyilvánvaló, hogy egy orvosnak a csókról nem valami romantikus emlék jut az eszébe, amiről könnybe lábadó szemmel, hüppögve beszél, hanem az egyik legfertőzőbb betegség:
Az már evidencia számba megy, hogy az obstruktív alvási apnoe-ban (OSAS) szenvedő betegek esetében hasznos rendezni a gátolt orrlégzést, mert akkor jobban tudják használni a betegek a CPAP készüléket, javulnak a mérhető OSAS paramétereik. Most pittsburghi kollégák ennél általánosabb értelmezésben vizsgálták azt, hogy az orrlégzés javítása hogyan hat ki az alvásra. Ugyanis egyrészt a rossz alvás nem minden esetben egyenlő az OSAS-sal, illetve a horkolással, másrészt pedig az OSAS betegek esetében nem mindegy, hogy csak a paraméterek javulnak, vagy a beteg meg is éli, hogy jobban alszik.
A kutatás során orrsövényműtétet, illetve funkcionális orrplasztika-orrsövényműtétet végeztek az orrdugulós betegeken, és láss csodát, 87%-a a betegeknek arról számolt be, hogy a műtétet követően javult az alvás minősége. Mivel a cikk szerint a népesség 15-35%-a nem alszik megfelelően, arról meg már én is írtam, hogy a népesség 10-40%-ának van valamilyen krónikus orrpanasza, a két csoportot csak össze kell kötni. Akiknél átfedés van, és a rossz orrlégzés mellett az alvásélmény sem jó, egy újabb motivációs tényezőként meg lehet említeni, hogy a jobb orrlégzés mellett esélyes, hogy jobban fognak aludni is, ha javítunk az orrlégzésen. Ami persze nem okvetlen műtétet jelent, lehet nazálszteroid is, a problémától függően. Illetve ha műtét, az lehet csak egy ártalmatlan alsó orrkagyló megkisebbítés.
A cím persze szenzációhajhász, mert nyilván egy az orrüreget ábrázoló képalkotó vizsgálat során látható ferdeség az orrsövényen, amit a radiológusnak le is kell írni. De nem a képalkotó hivatott eldönteni, hogy egy betegnek műtétet igénylő orrsövényferdülése van, vagy sem. Egyszerűen a beteg panaszai és az orrsövény szemmel látható ferdesége kell, hogy eldöntse a kérdést. Ezt végre le is írták egy International Forum of Allergy and Rhinology cikkben.
A tanulmány szerint a CT elsősorban csak a hátsó csontos részen látja a panaszokkal és a fizikális vizsgálattal korreláló mértékűnek az orrsövényferdülést, de sem a porcos részen, sem a potenciális basalis léc környékén, sem a valvulánál nem volt érdemi összefüggés a CT kép és a fizikális vizsgálat között. Ez is megerősíthet minket abban, hogy felesleges önmagában az orrsövényferdülés kivizsgálására CT-t kérni.
A csavar ott van a történetben, hogy orrdugulást nem csak orrsövényferdülés okozhat. Lehet olyan szituáció, hogy ferde az orrsövény, de valahogy mégsem vagyunk 100%-ban meggyőződve, hogy csak az okozza a dugulást. Vagy esetleg olyan más panasz is van (pl. teltségérzés, kifejezett garati váladékcsorgás) ami alapján felmerül, hogy krónikus melléküreggyulladás is állhat a panaszok hátterében a septumdeviatio mellett, és az orrendoszkópia nem mindig tudja eldönteni a kérdést. Na ilyen esetben mégis szükség lehet CT-re, de ennek nem szabad rutinszerűen megtörténnie.
A vena retromandibularis a v. temporalis superficialis és a v. maxillaris egyesüléséből jön létre. A parotis hátsó részén fut le, majd érdekes módon kettéágazva az elülső ága a v. facialis anteriorral egyesülve létrehozza a v. facialis communist, a hátsó ága pedig a v. jugularis externában folytatódik, miután beleömlött a v. auricularis posterior. A v. retromandibularis azért érdekes, mert egy tájékozódási pont a parotisműtéteknél (cikk, cikk, cikk).
Most két egymást követő napon is szupervízor voltam parotisműtétben -amik nagyon jól sikerültek, jók voltak az operatőrök, hajrá lányok :)-, azonban mindkét alkalommal sikerült nem kikerülni a v. retromandibularist. Ennek következtében aztán egy csomót vacakoltunk a vérzéscsillapítással, miközben azt megelőzően pl. a n. facialist percek alatt sikerült azonosítani. Ráadásul azért is idegesítő ez az egész, mert mindkét betegnél hajszál pontosan ugyanolyan volt a lefutás, le is rajzoltam (bal oldal):

Pláne bosszantó, hogy ez megfelel a tipikus lefutásnak, tehát nem sokkal a facialis főtörzs oszlása után, mindkét nagyobb facialis ág alatt fut a véna. De lehetne olyan is, hogy a véna felületesen fut, vagy mondjuk az egyik ágtól medialisan, a másiktól lateralisan. Sőt, leírtak már egy olyan anatómiai verziót is, amikor a véna mindkét facialis törzset keresztűlfúrja (!!).
Mindegy, ez van, magunkkal szúrtunk ki. Bár három a magyar igazság, legközelebb már nem fogunk...
Amikor nyálmirigy duzzanat hátterében nem annyira gyulladást, hanem valami elfolyási zavart feltételezünk, akkor szinte mindig a nyálkő ugrik be szerintem nagyrészt mindenkinek. Nekem legalábbis az az első feltételezésem, de ahogy a beküldő kollégák ambuláns lapjaira, beutalóira próbálok visszaemlékezni, másnak is ez szokott lenni az első gondolata. Aztán mikor a beteget elküldjük képalkotó vizsgálatokra, az esetek nagy részében nem találjuk meg a követ, és idővel a betegek is jobban lesznek. Ekkor megnyugszunk, hogy hát biztos olyan kő volt, amit nem lehet kimutatni (nem ad röntgenárnyékot), illetve szerencsére spontán távozott. A helyzet viszont ennél egy fokkal bonyolultabb.
Elsősorban azért, mert nem csak kő tud ilyen elfolyási zavart okozni. Most megjelent a British Journal of Oral and Maxillofacial Surgery-ben egy cikk, ami szerint csak az esetek szűk egy harmadában (31%) igazolható kő. Sokkal gyakoribb, szinte pont kétszer annyi esetben csak besűrűsödött nyák(nyál)dugó okoz elfolyási zavart (60%-ban), de az esetek negyedében (23%) nyálvezeték szűkület áll a háttérben. Emellett 14%-ban kombinált, minimum kettős oka van a nyálpangásnak. A nyákdugót a kőképződés előtti lépésnek szokás tekinteni, és alapvetően jó hír, hogy sokszor erről van szó, mert egy besűrűsödött nyáldugót könnyebb oldani, illetve fokozott nyáltermeléssel átpréselni a vezetéken. És megmagyarázza a sok igazolatlan követ és a sok spontán javulást is. Tehát nem okvetlen a diagnosztikai nehézségek miatt nem találjuk a követ. Vagyis persze vannak diagnosztikai nehézségeink, de nem is annyira a kövekre kell fókuszálni, ezért azt inkább kizárni kell.
Szokták kérdezni a betegek, hogy mennyire fertőző a betegségük, illetve ennek kapcsán többször felmerült az is, hogy csókkal át tudnak-e menni a kórokozók. Szerencsére a választ most megírta helyettem Michael Chang kollégám a Fauquier ENT blogon. Ő egy a Microbiome-ban megjelent holland tanulmányra hivatkozik, aminek szerzői úgy találták, hogy 10 másodpercenként 80 millióra tehető az átvitt baktériumok száma. Ez jó sok, bár a mikrobiológiában a milliók egyébként nem is annyira nagy szám. Mégis jó, hogy ha számszerűsíteni tudjuk ezt, mert akkor nem csak azt tudjuk mondani, hogy "az Isten szerelmére, ne csókolózzanak, ha az egyiknek valamilyen légúti fertőzése van, mert a másik el fogja kapni", hanem hozzá tudjuk tenni, hogy szám szerint milyen sok baci megy át. És akkor a betegek még jobban megértik a helyzetet, és soha többet nem fognak csókolózni senkivel, probléma megoldva.
Viszont ez a hír más szempontból is érdekes. Pont a Fauquier blogon olvastam, és aztán írtam is arról, hogy a potenciálisan rosszindulatú daganatot okozó HPV fertőzés nem vihető át nyállal, de úgy tűnik, ez mégsem biztos, mert egy pár nappal ezelőtt meg kiderült, hogy mégis. És ez logikus a fentiek tükrében, valamint egyúttal rossz hír is. Viszont a vakcináció ígéretes akár már kialakult HPV-okozta betegségben is, pl. szlovén kollégák most juvenilis gégepapillomatosisban is ezt igazolták, tehát az ügy azért nem reménytelen.
Fülészeti szemmel elég érdekes ügyeletem volt most. Egy csomó bizarr dolgot sikerült lefényképeznem, bár a képek minőségéért én kérek elnézést. Ezeket sikerült összeszednem:
A beteg fülébe reggel bemászott egy nagy bogár, amit olaj becsepegtetésével sikerült megölni, de még ott maradt, és teljesen kitölti a hallójáratot az isthmustól medialisan:
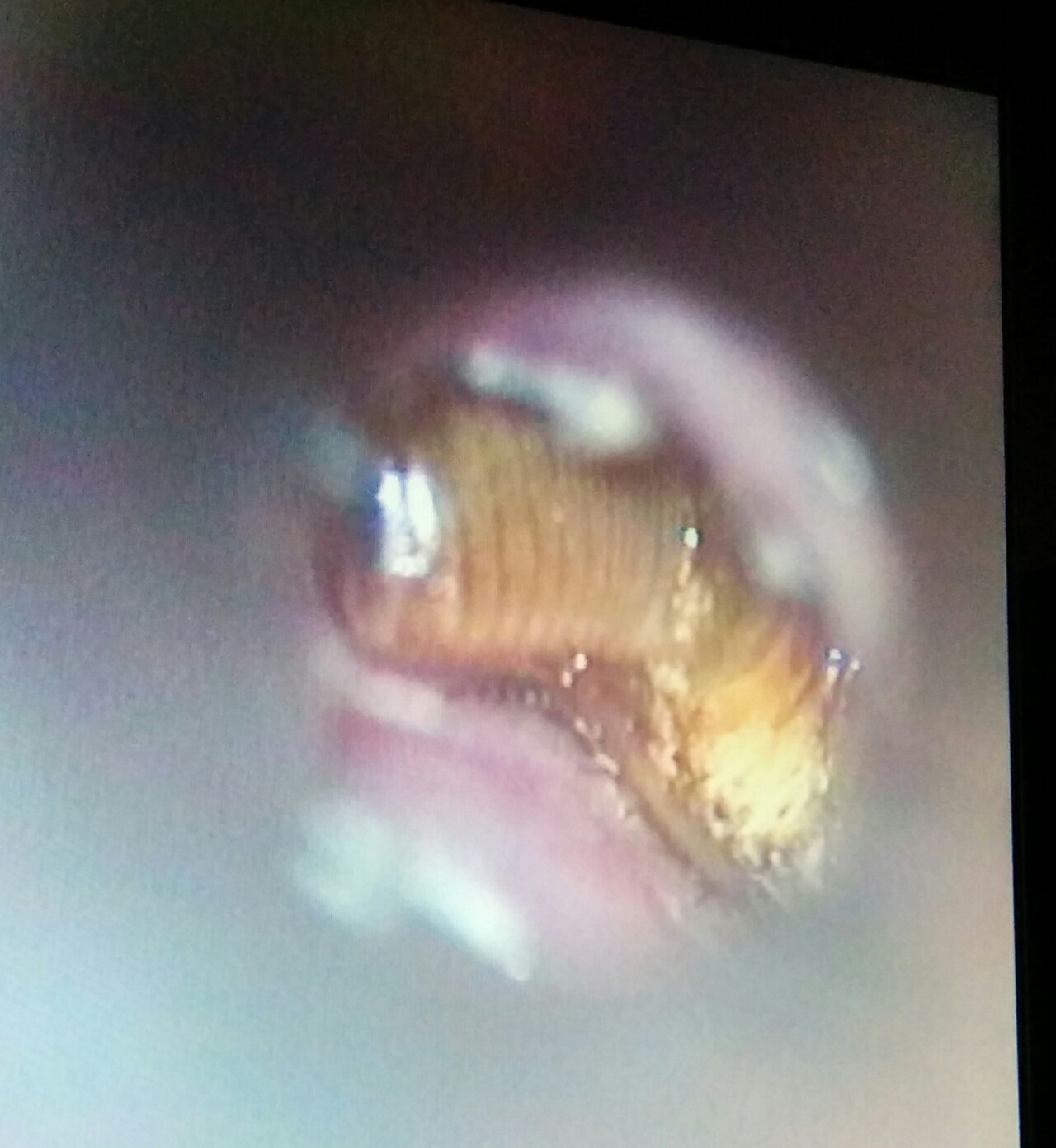
A rovar (csótány?) eltávolítva:

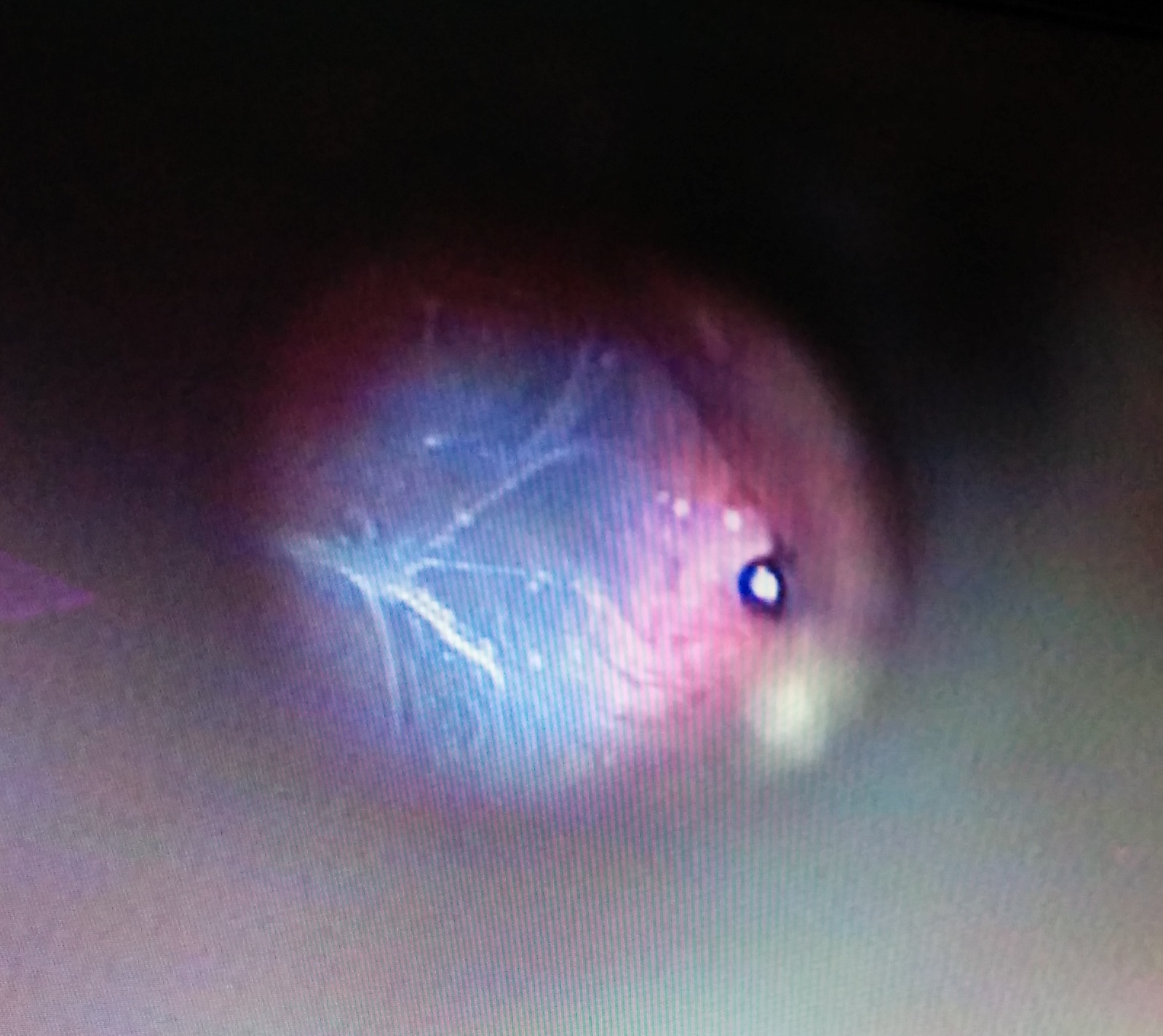
Egy másik beteg panaszmentes fülébe egy hegesztés során bepattant valami olvadt fémdarab, legalábbis mint később kiderült. De mivel először azt mondta el, hogy tegnap horgászás közben kezdett fájni a másik füle, először azt hittem, hogy egy ólomsúly, de arra nem emlékezett, hogy a jó fülbe beleesett volna valami...
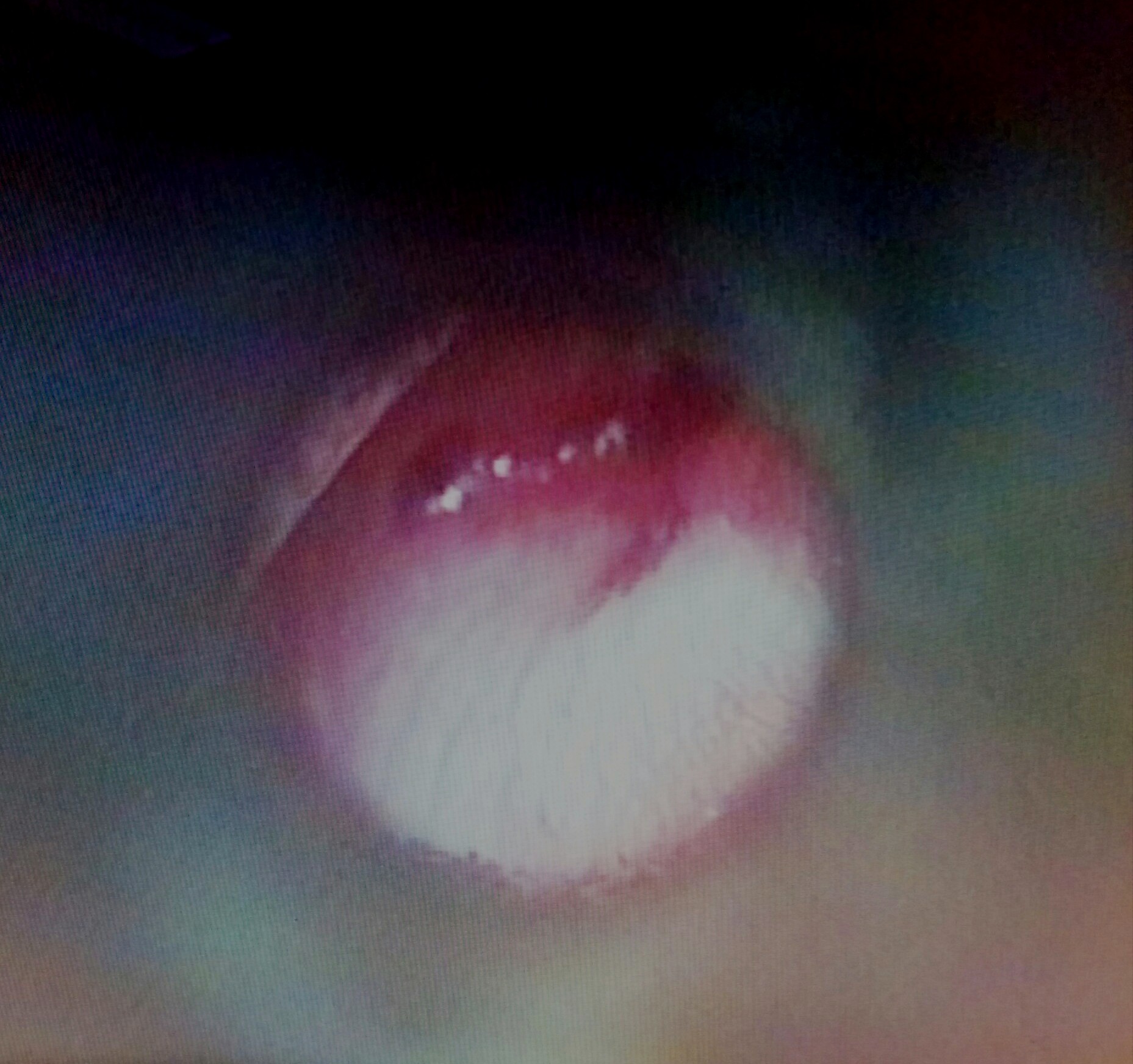
Ugyanennek a betegnek a másik fülén egy olyan gennyes középfülgyulladás volt, hogy hófehér volt a dobüreg, nem is láttam még ennyire fehérnek a gennyet:
Felszúrás után a kibuggyanó, sűrű, tejfehér genny:
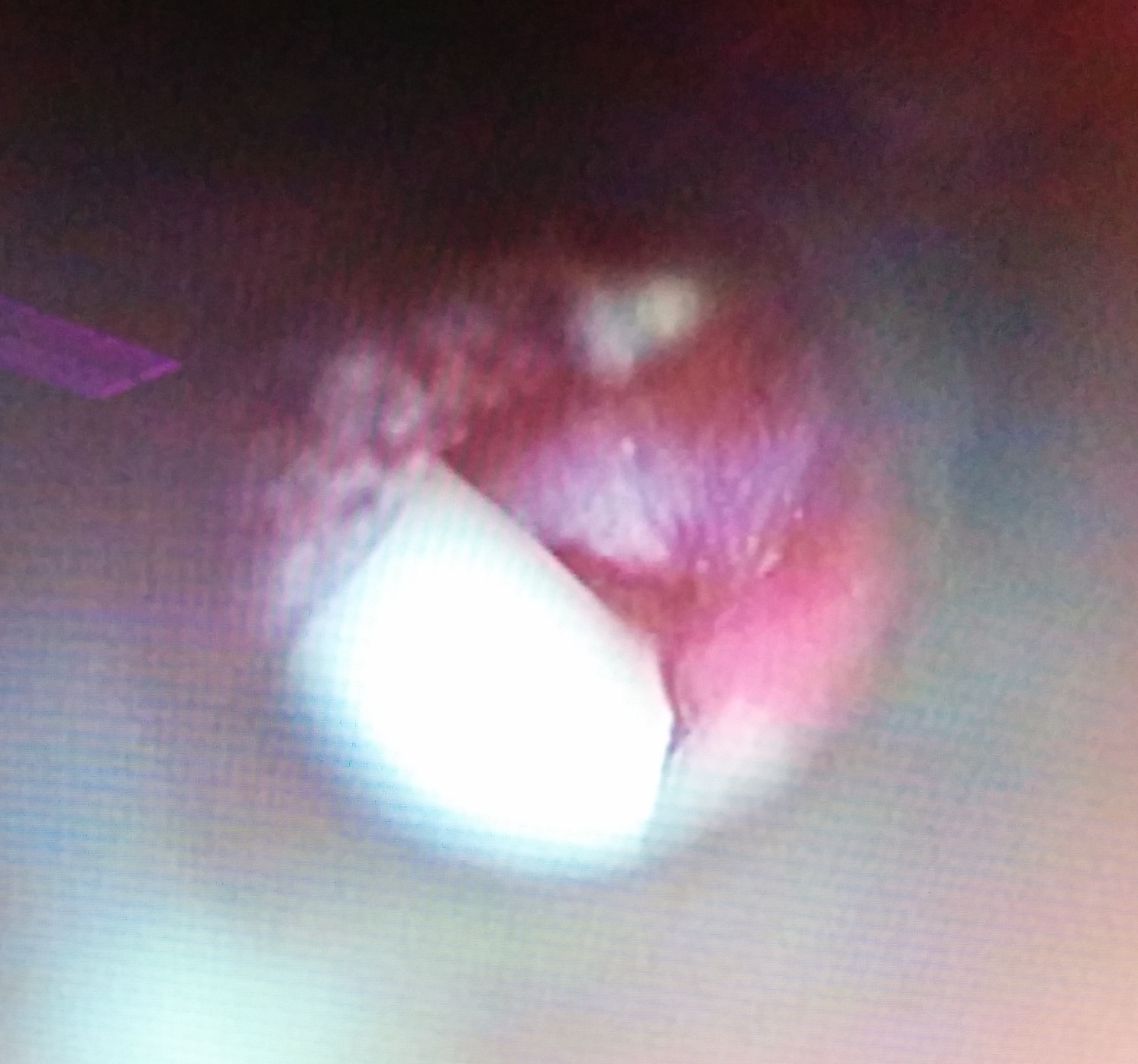
És végül egy gombás hallójárat-gyulladást is sikerült fotóznom, bár ez kritikán aluli minőségű. De talán látszik, hogy a szűk hallójárat első fala mentén (jobb oldalon) vattaszálcsa-szerű gombatelepek láthatóak, alatta-mögötte meg ott a genny:
A tympanosclerosis a középfül üregrendszerének nyálkahártyájában és/vagy a dobhártyában megjelenő meszes plakkokat jelenti. Ez szövettanilag subepithelialis hyalin-felszaporodás és kalcifikáció, amihez adott esetben osteoneogenesis is társulhat. Tos és Bak-Pedersen vizsgálatai szerint ezek a meszes plakkok elsősorban ott jelennek meg, ahol kevesebb mirigy van a nyálkahártyában, és a ciliáris aktivitás is kisebb. Ez azért lehet így, mert a tympanosclerosis egyfajta végállapot, krónikus vagy visszatérő középfülgyulladásokból marad vissza, és a gyulladás a kollagénrostokat pusztítja, átalakítja, ebből lesznek a plakkok. Ez a folyamat könnyebben ki tud alakulni azokon a felületeken, ahol kevésbé folyik el a gyulladásos izzadmány, így logikussá válik Tos-ék elmélete. Ugyanakkor az utóbbi időben egyre gyakrabban írják le, hogy érdekes módon a ventillációs tubus beültetésen átesett betegek esetében is gyakrabban fordul elő tympanosclerosis, bár ezt már Tos is észrevette. Ennek egyébként talán a nyálkahártya sérülése, megkarcolása lehet az oka, mert a szívóval való manipuláció esetén is megfigyelték.
A rossz helyen megjelenő meszes plakkok elsősorban vezetéses halláscsökkenést okoznak. A plakkok lehetnek például a dobhártya lamina propriájában, és a dobhártya mozgását akadályozza, míg ha az atticus peremén, vagy a láncolat bármelyik eleme körül alakulnak ki -pláne, ha csontújdonképződés is van-, akkor maga a hallócsontláncolat mozgás is romlik. Így sokszor zárt, légtartó dobüreg mellett vezetéses halláscsökkenés a panasz, de olyankor azért a dobhártya meszes plakkjai és az anamnesis már felhívják a figyelmet arra, hogy mondjuk nem otosclerosisra van gyanú. De a tympanosclerosis lehet a krónikus középfülgyulladás része is, tehát egész színes formában is jelentkezhet, pl. lyukas dobhártya mellett is.
A kezelése elvileg műtéti, de kérdés, hogy mindenáron érdemes-e hozzányúlni egy amúgy ezek szerint a különböző ártalmakra ilyen rosszul reagáló dobüregi nyálkahártyához. A kérdés mindig egyedi elbírálás alá kell essen, függően a látott képtől és a panaszoktól. Ezzel együtt, elvileg a plakkokat le lehet szedni, a dobhártyát, láncolatot lehet mobilizálni, aztán bízzunk benne, hogy nem alakul ki megint...
A fontanellákat 1870-ben Zuckerkandl írta le, és ezek az arcüreg belső falának azon felületei, amelyet nem borít csont, azaz a processus uncinatus. Az elülső fontanella a processus uncinatus előtt és alatt, míg a hátsó fontanella a processus uncinatus farka mögött helyezkedik el. Előfordul, hogy a fontanellákon egy vagy több lyuk van, melyeket az arcüreg járulékos szájadékainak hívunk. Pl. a Wormald-féle FESS könyv szerint kb. 10%-a a népességnek érintett ebben az ügyben, tehát nem ritka jelenségről van szó.
A fontanellákon lévő extra arcüregi járatokkal két probléma is lehet. Egyrészt nazálendoszkópia vagy FESS műtét során össze lehet keverni a természetes szájadékkal, és azt is hihetjük, hogy jól működik az osteomeatalis egység, mert jó a drainage, van lyuk, miközben nem is azt látjuk, amire gondolunk. Másrészt előfordulhat, hogy a természetes szájadékon át kiürülő arcüregi nyák a fontanella lyukon keresztül visszafolyik az arcüregbe, így a nyák egy zárt körforgásba kerül, és hozzájárulhat a krónikus sinusitis kialakulásához. Emiatt műtét során a fontanella nyílásait egybe kell nyitni a természetes szájadékkal.
Van viszont pozitív dolog is a fontanellákban. Például az első fontanellán át uncinectomiát lehet végezni, így egy szűkebb felső infundibulum esetén kisebb eséllyel gyalogolunk át a lamina papyraceán az orbitába.
Hosszas előkészületi munkálatok után pubmeden már elérhető a széles nyaki feltárást igénylő nyaki fertőzésekről szóló, European Archives of Oto- Rhino- Laryngology-ban megjelenő cikkünk. Az a lényege, hogy meglepően sokfajta banális fej-nyaki fertőzés (fogászati gyulladás, mandula körüli tályog, torokgyulladás, sőt, halszálka) vezethet a nyak rétegeiben és tereiben olyan súlyos fertőzéshez, ami megfelelő kezelés nélkül simán halálos lehet, mivel továbbterjedve a mellkasi szervekre húzódik (mediastinitis), vagy a gégében ödéma miatt fulladást okoz, vagy szepszishez vezet, stb. A széles külső nyaki feltárás és a nyitott sebkezelés az a terápia, ami leginkább garantálja a túlélést ilyen esetekben, természetesen kiegészítve megfelelő antibiotikus kezeléssel. Ennek persze hátránya, hogy később kozmetikai problémát tud maga után hagyni, illetve hetekig tart a sebgyógyulás. De nem szeretjük a beteg életét kockáztatni, tehát ilyen formában ez nem opció. Simán 5-20%-os halálozás is van az irodalomban, nálunk meg nem.
Azt vettük észre, hogy ami közös ebben a heterogén betegcsoportban, hogy a gyorsan kialakuló, feszes, fájdalmas nyaki duzzanat szinte mindig adott, és ehhez majdnem 200uG/l-es CRP átlagérték társul. Ilyen mértékű emelkedés csak súlyos fertőzésekben és égésekben szokott mutatkozni (cikk), tehát egy mezei CRP segíthet eldönteni, hogy az eleve gyulladásosnak tűnő nyaki elváltozás mennyire veszélyezteti a beteg életét.